Zürich Wird Krebs heilbar?

Die Aussichten, mit der Diagnose Krebs lange zu leben, haben sich in den letzten Jahren dramatisch verbessert. Selbst eine Heilung ist dank neuen Immuntherapien in vielen Fällen realistisch geworden.
Reinhard Dummer kennt sie noch gut, die schlechten alten Zeiten. Damals, Anfang der neunziger Jahre, als er als junger Assistenzarzt für Dermatologie ans Unispital Zürich kam.
Hatten Patienten mit schwarzem Hautkrebs (Melanom) den Zeitpunkt für die chirurgische Entfernung des Krebsherds in der Haut verpasst und bereits Ableger in anderen Körperteilen, so konnte Dummer ihnen nicht mehr viel Hoffnung machen. Die durchschnittliche Lebenserwartung lag dann nur noch bei rund neun Monaten. „Das Melanom galt damals als der unbehandelbare und extrem aggressive Tumor schlechthin“, erinnert sich Dummer.
Dabei gab es keinen Mangel an Forschung: „Zwischen 1996 und 2006 haben wir in klinischen Studien über 3000 Patienten mit fortgeschrittenem Melanom behandelt – aber keine dieser Studien erbrachte auch nur das geringste Signal, den kleinsten Hoffnungsschimmer. Das waren wirklich total frustrierende Zeiten!“
Und das galt nicht nur für den Hautkrebs. Miklos Pless, langjähriger Leiter des Tumorzentrums am Kantonsspital Winterthur und Präsident der Schweizerischen Arbeitsgemeinschaft für Klinische Krebsforschung (SAKK), spricht von einer schweren Krise, die die gesamte Krebsforschung von Mitte der neunziger bis in die zweitausender Jahre lähmte.
„Bis dahin hatten wir alle paar Jahre ein neues Zytostatikum für die Chemotherapie gesehen, das einen kleinen, aber merklichen Vorteil für die Patienten hatte. Doch ab 1995 gab es praktisch gar keine Fortschritte mehr.“ Die drei klassischen Optionen der Krebstherapie – Operation, Bestrahlung und Chemotherapie – schienen ausgereizt.
Mittlerweile haben sich die Zeiten spektakulär geändert. Erst im September dieses Jahres wurden am Kongress der Europäischen Gesellschaft für medizinische Onkologie (ESMO) in Barcelona neue Langzeitdaten vorgestellt: Demnach überleben Patienten mit fortgeschrittenem Melanom dank der neuesten Standardtherapie nicht mehr sechs Monate, sondern sechs Jahre.
„Tatsächlich zeigen die aktuellen Daten, dass wir bei rund der Hälfte der Patienten von einer dauerhaften Heilung sprechen können“, sagt Dummer, der inzwischen Leiter des Hauttumorzentrums am USZ ist. Am Melanom zeigen sich die Fortschritte besonders eindrücklich, die die Behandlung von Krebs dank neuen Therapieansätzen in den letzten fünfzehn Jahren gemacht hat. Aber auch für eine Reihe anderer Krebsarten haben sich die Aussichten in dieser Zeit massiv verbessert, so etwa für Tumoren von Lunge, Brust oder Blase.
Andererseits sprechen nach wie vor längst nicht alle Patienten gut auf die neuen Therapien an. Und für andere Formen von Krebs, etwa den der Bauchspeicheldrüse, hat sich über die Jahre nur wenig verbessert. Wie kam es zu den revolutionären Erfolgen in der Krebstherapie? Und warum lassen sie sich bis jetzt nicht auf alle Patienten übertragen?
Für die Fortschritte der letzten fünfzehn Jahre gibt es eine ganze Reihe von Gründen: Eine im Durchschnitt geringere Belastung mit Krebsauslösern wie Tabak, die Impfung gegen Gebärmutterkrebs auslösende HP-Viren oder die bessere Vernetzung von Fachwissen an den Spitälern durch interdisziplinäre Tumorkonferenzen zählen dazu.
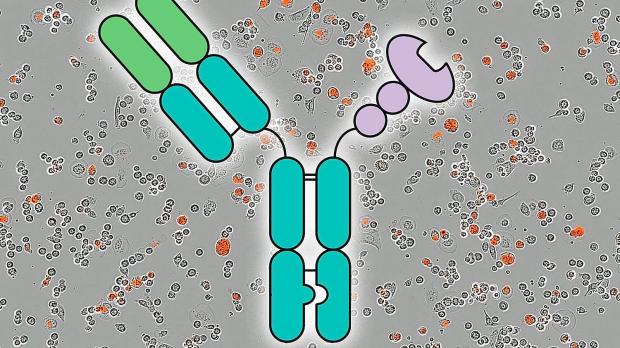
Und trotzdem lassen sich die wichtigsten Erfolge in der Krebstherapie auf ein einziges Schlagwort reduzieren: Immuntherapie. Das Besondere daran: Anstatt den Krebs direkt anzugreifen, wie es eine Chemotherapie macht, funktionieren Immuntherapien nach dem Montessori-Prinzip „Hilf mir, es selbst zu tun“. Sie unterstützen das körpereigene Immunsystem dabei, entartete Krebszellen zu erkennen und zu bekämpfen.
Bei dieser Aufgabe ist das Immunsystem ohnehin von bewundernswerter Effizienz. In jeder einzelnen unserer grob geschätzt 30 Billionen Körperzellen entstehen täglich abertausende Schäden am Erbgutmolekül DNA. Die allermeisten davon repariert die Zelle folgenlos. Doch gelingt ihr dies nicht, können die Mutationen Zellen hervorbringen, die das Zeug zu ungezügeltem Wachstum – also Krebs – haben.
Solche Tumorzellen schnellstens zu erkennen und aus dem Verkehr zu ziehen, ist neben der Abwehr von Krankheitserregern wie Bakterien und Viren eine Hauptaufgabe unseres Immunsystems. Für die Erkennung nutzt es Eiweißstoffe der Zelle, die diese auf ihrer Oberfläche wie einen Ausweis präsentiert. Finden sich dabei auffällige Veränderungen, wird die Körperzelle abgetötet. In dieser Beziehung ähnelt unser Körper einem totalitären Überwachungsstaat.
„Wir gehen davon aus, dass der Körper jeden Tag Tumorzellen erkennt und abtötet. Wenn dieser Mechanismus nicht so annähernd perfekt funktionieren würde, gäbe es uns gar nicht“, sagt Niels Halama vom Helmholtz-Institut für Translationale Onkologie in Mainz, das zum Deutschen Krebsforschungszentrum (DKFZ) in Heidelberg gehört.
Doch manchmal entkommt eine krebsartig veränderte Zelle der ersten Instanz dieser „immune surveillance“. Dann entspinnt sich ein Wettlauf zwischen Krebs und Immunsystem, indem Krebszellen durch eine Art darwinistische Auslese „lernen“, sich dem Angriff des Immunsystems zu entziehen.
Um dies zu erreichen, manipulieren viele Tumoren die Kommunikation mit den Immunzellen und bremsen deren Angriffslust. Die ist aus gutem Grund fein justiert: Gibt das Immunsystem zu viel Gas, leiden darunter schnell auch „unschuldige“ körpereigene Zellen. Darum besitzt das Immunsystem auch Handbremsen, die seine Aktivität mäßigen. Bestimmten Tumoren gelingt es, diese zellulären Handbremsen so weit anzuziehen, dass sie weitgehend unbehelligt wachsen können.
Könnte man im Gegenzug nicht auch therapeutisch in dieses feine Wechselspiel von Bremsen und Gasgeben eingreifen, um der Immunabwehr wieder zur Oberhand zu verhelfen? Diese Grundidee der Immuntherapie ist nicht neu.
Schon seit der Antike kennt man seltene Fälle, in denen eine schwere Infektionskrankheit mit Fieber zur spontanen Rückbildung eines Tumors führte. Die Infektion führt in solchen Fällen offenbar zu einer Aktivierung des Immunsystems, die dann auch der Bekämpfung des Tumors zugutekommt.
Diese Beobachtung machte sich Ende des 19. Jahrhunderts auch der New Yorker Arzt William Coley zunutze, der heute als Urvater der Immuntherapie gilt. Er injizierte seinen Patienten sein aus abgetöteten Bakterien bestehendes „Coley’s Toxin“, das eine heftige Immunreaktion mit Fieber hervorrief. Coley soll mit dieser Rosskur zahlreiche Heilungen von Krebs erreicht haben, was sich heute allerdings kaum noch überprüfen lässt.
Die Vaterschaft für die moderne Immuntherapie gebührt den beiden Immunologen James P. Allison und Tasuku Honjo, die dafür 2018 den Medizinnobelpreis erhielten. In den neunziger Jahren, also mitten in der großen Krise der Krebstherapie, entdeckten sie die ersten sogenannten Immun-Checkpoints und deren Funktion als molekulare Bremsen des Immunsystems. Sie sitzen in Form winziger Rezeptormoleküle auf der Außenseite von T-Zellen, die eine zentrale Rolle im Kampf gegen Krebs spielen.
Inzwischen kennt man eine ganze Reihe solcher Kontrollpunkte, deren Aktivierung durch benachbarte Zellen sowohl anregende als auch bremsende Wirkung auf die T-Zelle haben können.
Den Entdeckern dieser Checkpoint-Bremsen war schnell klar: Wenn es gelänge, sie zu lösen, könnte das zu einer Verstärkung der Immunantwort führen. Und genau dies glückte wenig später mit den sogenannten Checkpoint-Inhibitoren, mit denen um die Jahrtausendwende erste Therapiestudien starteten.
Sie sind es, die die Therapie von Melanomen und weiteren Krebsarten seither so grundlegend umgekrempelt haben. Den Anfang machte der 2011 in Europa und den USA für das fortgeschrittene Melanom zugelassene Wirkstoff Ipilimumab, wie alle Checkpoint-Inhibitoren ein künstlicher Antikörper.
Er dockt an ein Checkpoint-Molekül namens CTLA-4 an und blockiert es auf diese Weise. Seither kamen zahlreiche ähnlich wirkende Antikörper mit unaussprechlichen Namen, aber teilweise durchschlagender Wirkung auf den Markt, die zum Teil in Kombination ihre beste Wirkung entfalten.
Natürlich gilt auch für die neuen Checkpoint-Therapien die Regel „Keine Wirkung ohne Nebenwirkung“. Durch das Lockern der Immunbremse kann es zu Autoimmunreaktionen kommen, die sich beispielsweise in schweren Hautausschlägen oder Durchfall zeigen.
Zudem sprechen längst nicht alle Krebspatienten gleich gut auf die neuen Medikamente an: Liegt die Ansprechrate beim Melanom bei über 60 Prozent, so ist der Anteil der «Responder» für andere Krebsformen oft wesentlich niedriger.
Die aktuellen Zahlen zum Melanom zeigen aber: Wer überhaupt auf die Behandlung anspricht, profitiert meist deutlich und vor allem dauerhaft davon. „Die Schlüsselfrage ist: Wo steht der Patient nach zwei bis drei Jahren?“, erläutert Reinhard Dummer.
„Wenn wir zu diesem Zeitpunkt keinen aktiven Tumor mehr haben, dann kommt der in über 90 Prozent der Fälle auch auf Dauer nicht zurück, selbst wenn wir die Behandlung frühzeitig beenden.“ Darin unterscheidet sich die Immuntherapie von den althergebrachten Chemotherapien, bei denen es dem Krebs nach anfänglichen Erfolgen oft schnell gelingt, Resistenzen zu entwickeln.
Warum manche Patienten und manche Krebsarten so gut und andere eher schlecht auf die neuen Therapien ansprechen, bleibt eine der großen Fragen der Krebsforschung. Ein paar Antworten gebe es inzwischen jedoch, so Dummer.
Eine wichtige Erkenntnis: „Das Lösen der Handbremse in den Immunzellen kann nur aufwecken, was bereits vorhanden ist. Wenn es ein Tumor bisher geschafft hat, vom Immunsystem erst gar nicht entdeckt zu werden, bringt auch dessen Aktivierung wenig.“ Typisches Beispiel für solche gering immunogenen Tumoren seien hier manche Krebsformen bei Kindern.
Ganz anders beim Melanom oder bei Lungentumoren von Rauchern: „Das sind Krankheiten, die sich durch sehr viele verschiedene, über Jahre aufgehäufte Veränderungen im Erbgut auszeichnen – beim Melanom meist verursacht durch zu viel UV-Licht, beim Lungenkrebs durch die Schadstoffe im Rauch. Sie bieten dem Immunsystem entsprechend viele Zielstrukturen – sogenannte Antigene – an, auf die es reagieren kann.“
Meist finde man in solchen gut auf die Immuntherapie ansprechenden Geschwüren schon vorher Unmengen von Immunzellen aller Art in Aktion, die quasi nur darauf warteten, durch die Therapie den entscheidenden Schubs zu erhalten.
Ein weiteres Problem: Die traditionelle Bezeichnung eines Tumors nach seinem Ursprungsorgan täuscht darüber hinweg, wie vielgestaltig Krebs in Wirklichkeit daherkommt. „Wir unterscheiden inzwischen mindestens 350 verschiedene Krebserkrankungen. Und je mehr wir forschen, desto komplexer wird das Bild“, sagt Jakob Passweg, Hämatologe und Krebsforscher am Universitätsspital Basel.
„Was wir früher für eine Krankheit hielten, erweist sich manchmal als viele. Und anderswo finden wir unerwartet Gemeinsamkeiten zwischen vermeintlich unterschiedlichen Krebsformen. Insofern halte ich die Idee, dass jemand eine Therapie entwickelt, die auf einen Schlag alle Krebsarten eliminiert, für illusorisch.“
Auch sein Zürcher Kollege Reinhard Dummer sieht die Zukunft in einer immer individuelleren Therapie von Krebs. Mit den Checkpoint-Inhibitoren und anderen Varianten der Immuntherapie sei sicher ein großer Wurf gelungen. Doch jetzt komme es auf das Feintuning an.
So wurden Checkpoint-Inhibitoren in den ersten Studien noch über viele Jahre hinweg verabreicht. Später zeigte sich, dass eine Beschränkung der Behandlungsphase auf maximal zwei Jahre ebenso effektiv ist – und dabei Patienten Nebenwirkungen und dem Gesundheitssystem hohe Kosten im sechsstelligen Bereich pro Jahr erspart.
Potenzial zum Feintuning hat auch die genaue Abfolge verschiedener Behandlungen. So galt früher die Devise: erst operieren, dann mit Medikamenten die verbliebenen Krebszellen angreifen. Inzwischen setzt sich für stark immunogene Krebsarten wie Melanom oder Lungenkrebs die umgekehrte Reihenfolge durch: Das durch die Medikamente aktivierte Immunsystem erhält zunächst einige Wochen Zeit, sich an dem Tumorgewebe abzuarbeiten. Dadurch kann es nach der anschliessenden Operation verbleibende Krebszellen noch effizienter eliminieren.
Im besten Fall sieht man dann im herausgeschnittenen Gewebe bereits, wie die Therapie angeschlagen hat. „Tatsächlich finden wir bei rund der Hälfte der Patienten schon nach zwei Infusionen keinerlei Krebszellen mehr, können mit der Behandlung aufhören, und der Krebs kommt nie zurück“, schwärmt Dummer.
Bei aller Begeisterung für die Fortschritte, die er in seiner langen Laufbahn auf seinem Fachgebiet erleben durfte, mahnt er aber zum Realismus: „Es gibt keine Wunderwaffe gegen Krebs. Aber wenn wir die Komplexität der Krankheiten besser verstehen, können wir sie auch gezielter und auf Dauer immer erfolgreicher behandeln.“
Dieser Artikel erschien zuerst in der Neuen Zürcher Zeitung.